Une fissure menisque représente l’une des pathologies les plus fréquentes de l’articulation du genou. Cette lésion du fibrocartilage semi-lunaire peut survenir brutalement lors d’un traumatisme ou progressivement par usure dégénérative. Comprendre les mécanismes, la classification et les options thérapeutiques permet d’optimiser la prise en charge de cette pathologie complexe. Peut-on marcher avec fissure méniscale ? Cette question illustre les préoccupations fonctionnelles légitimes des patients face à cette lésion.
Quelle est l’anatomie et la fonction des ménisques dans l’articulation du genou ?
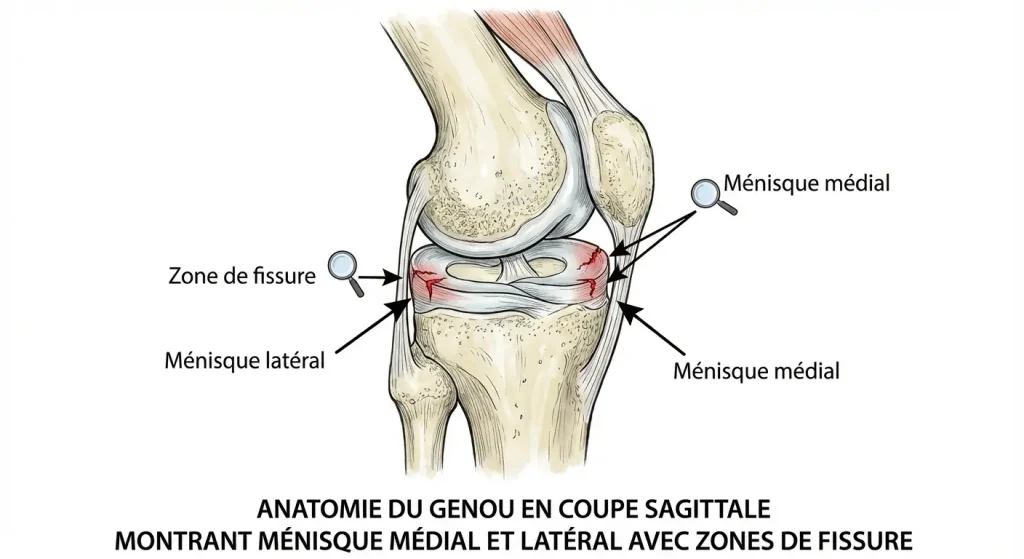
Chaque genou possède deux ménisques : un ménisque interne et un ménisque externe. Ces disques de fibrocartilage se situent entre le fémur et le tibia, adoptant une forme semi-lunaire caractéristique. Leur épaisseur varie de la périphérie vers le centre, créant une surface concave qui améliore la congruence articulaire.
Ces structures remplissent des fonctions biomécaniques multiples. Véritables amortisseurs, ils permettent une répartition optimale des contraintes mécaniques sur l’ensemble des plateaux tibiaux. Sans cette répartition, une seule portion supporterait l’intégralité du poids corporel, accélérant considérablement l’usure cartilagineuse.
Leur consistance légèrement élastique contribue à l’amortissement des chocs lors des activités physiques. Les ménisques participent également à la stabilité articulaire, à la proprioception et à la transmission des contraintes. Cette architecture complexe explique pourquoi une fissure du ménisque compromet significativement la biomécanique du genou.
Comment se développent les différents types de lésions méniscales ?
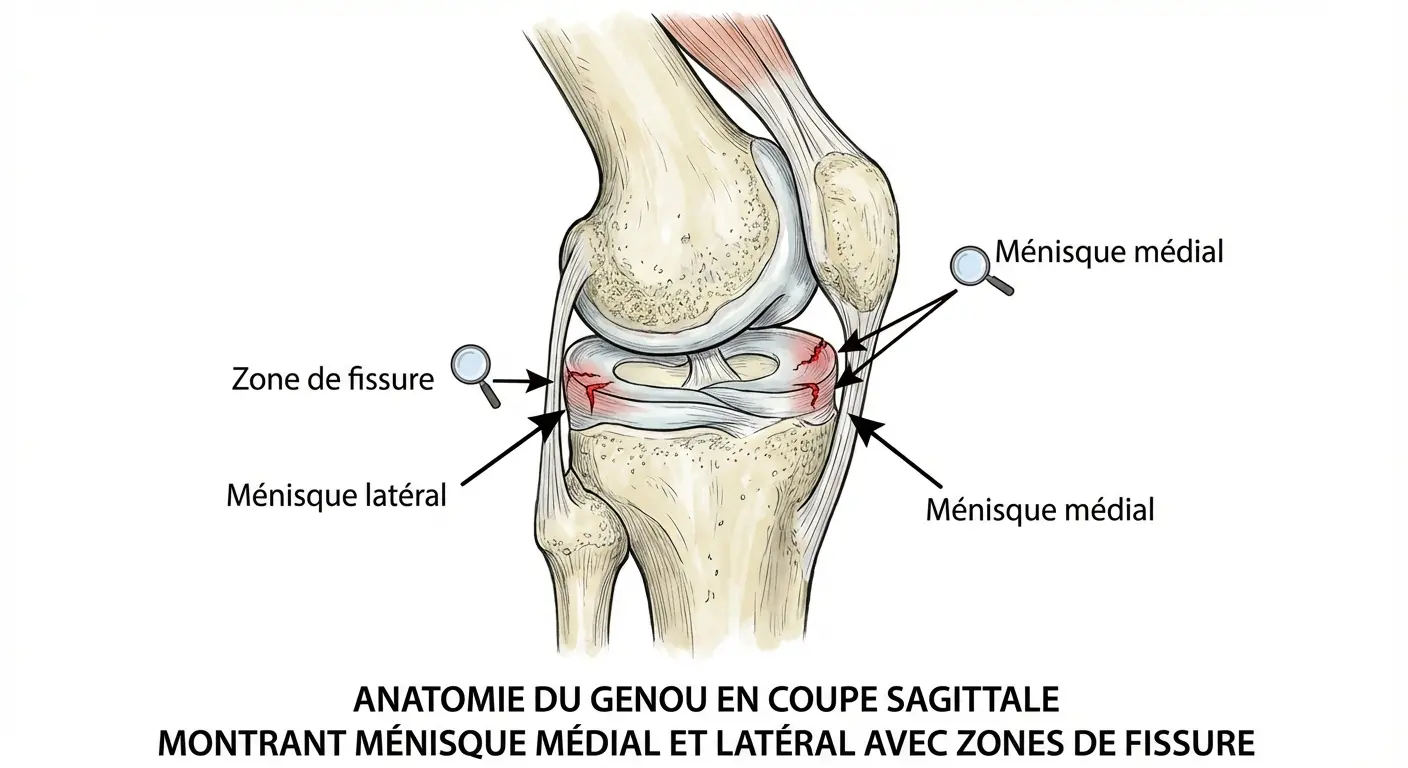
La classification des lésions méniscales repose sur leur mécanisme de survenue. Les lésions traumatiques résultent d’un traumatisme aigu : entorse, torsion brutale, accroupissement forcé ou relèvement rapide d’une position fléchie. Le ménisque se trouve alors pris en étau entre le fémur et le tibia, provoquant sa déchirure.
Ces lésions touchent préférentiellement les patients de moins de 50 ans, avec peu ou pas d’arthrose associée. Le ménisque externe est plus fréquemment concerné, notamment lors des ruptures du ligament croisé antérieur. Les fissures du ménisque interne surviennent plutôt secondairement à une instabilité chronique.
Les lésions dégénératives apparaissent progressivement après 45 ans, liées à l’usure naturelle. Elles affectent préférentiellement le ménisque interne chez des patients présentant un genu varum. Ces lésions complexes comportent souvent plusieurs fissures et refends, avec un ménisque remanié accompagnant des lésions arthrosiques débutantes ou avérées.
Quels sont les symptômes et signes cliniques d’un ménisque fissuré ?
La présentation clinique varie selon le type de lésion. Les lésions traumatiques se manifestent par un début brutal avec facteur déclenchant identifiable. L’impotence fonctionnelle s’avère importante, limitant les activités quotidiennes et sportives. L’examen révèle une douleur de l’interligne articulaire avec œdème du genou.
Un blocage irréductible peut survenir, empêchant l’extension complète du genou. Ce phénomène résulte du déplacement d’un fragment méniscal dans l’articulation, créant l’anse de seau méniscale. L’organisme réagit en produisant davantage de synovie pour lubrifier l’articulation défaillante, provoquant l’épanchement caractéristique.
Les lésions dégénératives présentent un tableau plus insidieux. Le début progressif s’accompagne de douleurs chroniques de l’interligne interne. L’impotence fonctionnelle reste relative, peu gênante dans la vie quotidienne mais limitant les activités sportives. Le ménisque, faiblement innervé en périphérie, génère des douleurs modérées malgré l’importance des lésions.
Comment établir le diagnostic d’une fracture du ménisque ?
Le diagnostic repose sur la combinaison de l’interrogatoire, de l’examen clinique et de l’imagerie. L’anamnèse précise les circonstances de survenue, différenciant les mécanismes traumatiques des processus dégénératifs. L’examen physique recherche les signes de souffrance méniscale : douleur de l’interligne, limitation articulaire, épanchement.
L’IRM constitue l’examen de référence pour confirmer le diagnostic et caractériser la lésion. Elle précise la localisation exacte, l’étendue des dégâts et l’état du cartilage articulaire environnant. Pour les lésions dégénératives, des radiographies standard évaluent le degré d’arthrose du compartiment fémoro-tibial.
Un kyste poplité peut être mis en évidence, témoignant d’un épanchement intra-articulaire en rapport avec le phénomène irritatif. Cette imagerie guide la stratégie thérapeutique en distinguant les lésions réparables des lésions nécessitant une résection partielle.
Quelles sont les options de traitement médical conservateur ?
Le traitement médical trouve sa place dans plusieurs situations spécifiques. Pour les lésions traumatiques de moins de 1 cm, stables, situées au niveau du ménisque externe sans risque d’aggravation, un traitement conservateur peut être proposé. Il associe antalgiques et repos temporaire.
Les lésions dégénératives bénéficient d’un traitement médical et fonctionnel bien conduit, visant à préserver l’intégrité méniscale. Une méniscectomie, même partielle, sur ce terrain présente un potentiel d’aggravation arthrosique important. Le protocole comprend la modification des activités, la kinésithérapie et les infiltrations.
En cas de persistance des douleurs après trois mois de traitement médical, une série d’infiltrations d’acide hyaluronique peut être organisée. Cette approche viscosupplémentation vise à améliorer la lubrification articulaire et à réduire l’inflammation locale, retardant la progression arthrosique.
Quand envisager un traitement chirurgical par arthroscopie ?
L’indication chirurgicale dépend du type de lésion et de la gêne fonctionnelle. Pour les lésions traumatiques, le traitement arthroscopique s’impose souvent en fonction du retentissement symptomatique. L’objectif consiste à préserver le capital méniscal du patient par une approche mini-invasive.
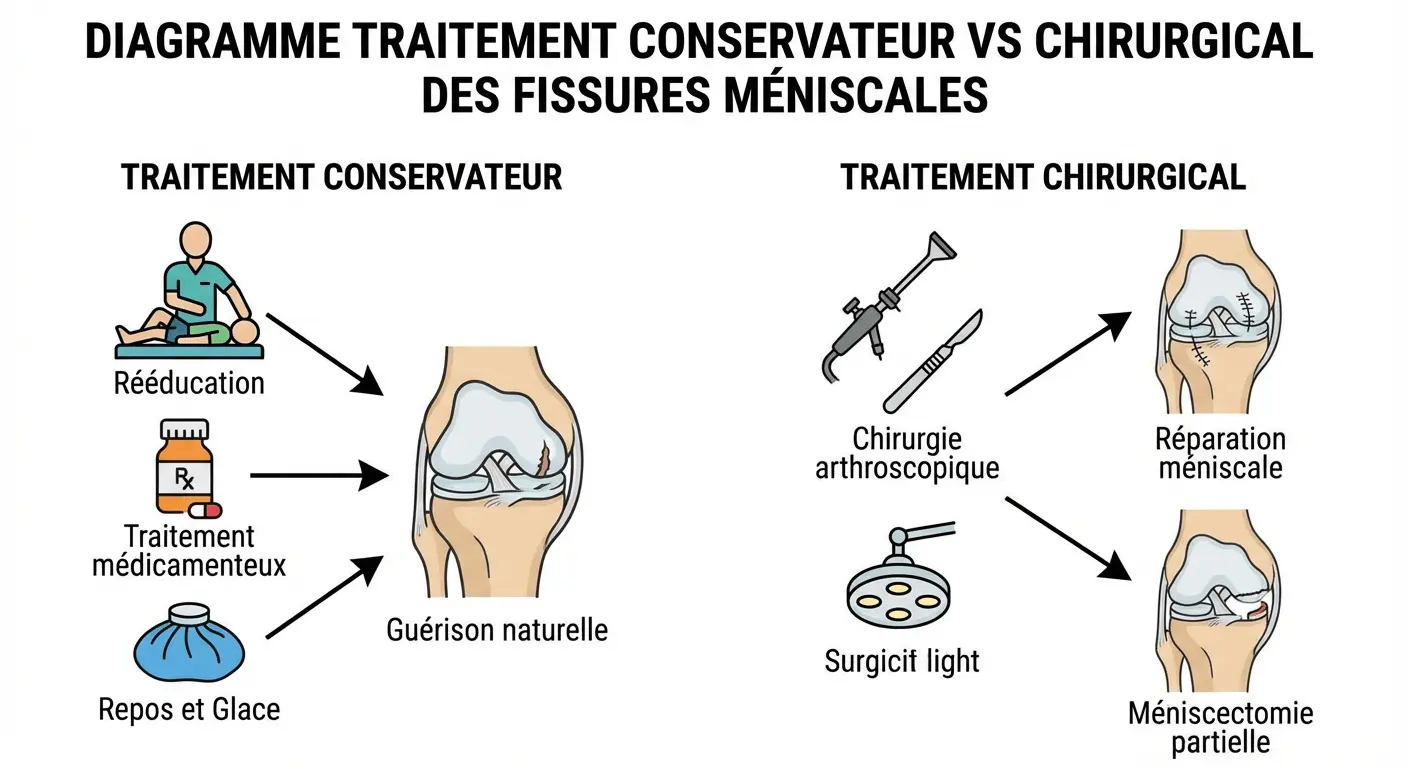
Deux techniques principales sont disponibles. La suture méniscale est privilégiée lorsque les conditions de cicatrisation sont favorables : lésion périphérique bien vascularisée, berges franches, patient jeune. Le potentiel de cicatrisation varie selon la localisation, les zones périphériques bénéficiant d’un apport sanguin optimal.
Lorsque la réparation s’avère impossible, une méniscectomie partielle est réalisée. Seule la portion fissurée est retirée, préservant au maximum l’épaisseur méniscale résiduelle. Cette approche conservatrice limite considérablement le risque de dégradation articulaire ultérieure. Le taux d’échec après suture méniscale atteint 10 à 15%.
Quelle est la récupération attendue après chirurgie méniscale ?
La récupération post-opératoire suit un protocole précis adapté au type d’intervention. Après suture méniscale, la rééducation s’étale sur plusieurs mois avec reprise progressive des activités. Les activités physiques comme le vélo ou la natation sont autorisées à trois mois post-opératoire.
Les sports à impact (course à pied, football) ne peuvent être repris qu’à partir de six mois. Cette prudence permet la cicatrisation complète et l’adaptation biomécanique du genou. Classiquement, six à huit semaines sont nécessaires pour retrouver un fonctionnement satisfaisant.
En cas de méniscectomie partielle, l’appui total est autorisé immédiatement. Les activités sportives peuvent être reprises à six semaines post-opératoire. La récupération après lésion du ménisque externe nécessite deux semaines supplémentaires, l’articulation s’emboîtant moins bien à ce niveau.
La prise en charge d’une fissure menisque nécessite une approche personnalisée tenant compte de l’âge, du mécanisme lésionnel et des attentes fonctionnelles. La préservation du capital méniscal reste l’objectif prioritaire, qu’elle passe par un traitement conservateur ou une réparation chirurgicale adaptée.
Mis à jour 7 décembre 2025